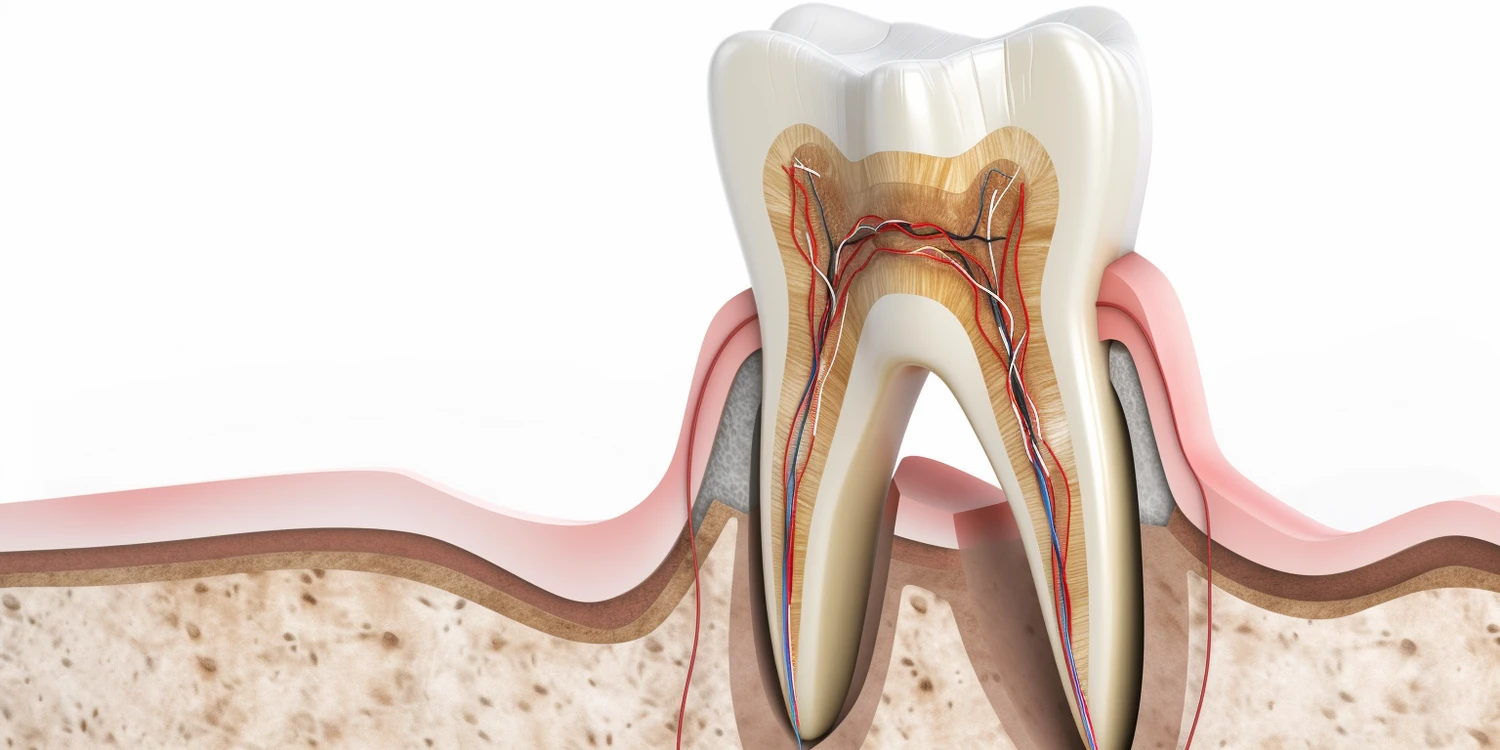
Zapalenie okostnej zęba, znane również jako periostitis dentis, to stan zapalny błony okostnej, która otacza kość szczęki lub żuchwy. Okostna to cienka, ale wytrzymała tkanka łączna, która pełni kluczową rolę w odżywianiu i regeneracji kości. Kiedy dochodzi do jej zapalenia w okolicy zęba, objawy mogą być bardzo uciążliwe i bolesne. Najczęstszą przyczyną tego schorzenia jest infekcja bakteryjna, która rozwija się w obrębie jamy ustnej. Może ona mieć swoje źródło w nieleczonej próchnicy, która postępuje w głąb zęba, docierając do miazgi. Stamtąd bakterie mogą przeniknąć do kanałów korzeniowych, a następnie do tkanki okołowierzchołkowej, powodując stan zapalny, który może objąć również okostną. Inne czynniki sprzyjające rozwojowi zapalenia okostnej to urazy zębów, takie jak złamania korony lub korzenia, czy też nieprawidłowo wykonane leczenie kanałowe, które mogło doprowadzić do przedostania się drobnoustrojów do okolicznych tkanek.
Niekiedy zapalenie okostnej może być również wynikiem chorób przyzębia, czyli tkanek otaczających ząb. Zaawansowana paradontoza, charakteryzująca się głębokimi kieszonkami przyzębnymi i utratą kości, stwarza idealne warunki do rozwoju infekcji. W takiej sytuacji stan zapalny może rozprzestrzeniać się na okostną. Rzadziej przyczyną mogą być również inne schorzenia ogólnoustrojowe, które osłabiają układ odpornościowy, czyniąc organizm bardziej podatnym na infekcje. Ważne jest zrozumienie, że zapalenie okostnej nie jest samodzielną chorobą, a raczej objawem głębszego problemu, który wymaga natychmiastowej interwencji stomatologicznej. Ignorowanie pierwszych symptomów może prowadzić do poważniejszych komplikacji, w tym do rozprzestrzenienia się infekcji na inne struktury jamy ustnej i twarzoczaszki, a w skrajnych przypadkach nawet do ogólnoustrojowego zakażenia organizmu.
Objawy zapalenia okostnej często są alarmujące i nie pozwalają na zbagatelizowanie problemu. Silny ból, często pulsujący i promieniujący do okolicznych obszarów, jest najbardziej charakterystycznym symptomem. Może on nasilać się podczas nagryzania, dotykania zęba lub nawet samoistnie. Oprócz bólu, pacjenci mogą doświadczać obrzęku dziąsła w okolicy chorego zęba, a czasem również szczęki lub policzka. Zmiana koloru dziąsła na zaczerwieniony lub sinawo-fioletowy również może świadczyć o toczącym się procesie zapalnym. W niektórych przypadkach możliwe jest również pojawienie się ropnej wydzieliny, która może wypływać z okolic zęba lub kieszonki dziąsłowej. Towarzyszyć temu może nieprzyjemny zapach z ust, gorączka, osłabienie organizmu oraz powiększenie węzłów chłonnych podżuchwowych.
Jakie są główne objawy towarzyszące zapaleniu okostnej zęba
Rozpoznanie zapalenia okostnej zęba opiera się przede wszystkim na analizie objawów zgłaszanych przez pacjenta oraz badaniu fizykalnym przeprowadzonym przez stomatologa. Kluczowe jest zwrócenie uwagi na intensywność i charakter bólu. Zazwyczaj jest on ostry, pulsujący i może znacząco utrudniać codzienne funkcjonowanie. Ból ten często lokalizuje się w okolicy konkretnego zęba, ale może promieniować do sąsiednich zębów, szczęki, żuchwy, a nawet ucha czy skroni. Nadwrażliwość zęba na dotyk, nacisk lub podczas żucia stanowi kolejny istotny sygnał. Nawet delikatne dotknięcie chorego zęba może wywołać falę bólu. Obecność obrzęku jest równie ważnym wskaźnikiem. Może on obejmować samo dziąsło wokół zęba, ale również rozprzestrzeniać się na całą okolicę policzka, a nawet szczęki czy żuchwy, powodując zauważalne zniekształcenie rysów twarzy.
Charakterystyczne dla zapalenia okostnej jest również zaczerwienienie i tkliwość dziąsła w dotkniętym obszarze. Dziąsło może być napięte i błyszczące. W niektórych przypadkach, zwłaszcza gdy infekcja jest zaawansowana, może dojść do pojawienia się ropnej przetoki, czyli niewielkiego otworu w dziąśle, z którego sączy się ropa. Ta wydzielina często ma nieprzyjemny zapach i smak. U niektórych pacjentów mogą wystąpić również objawy ogólnoustrojowe, świadczące o tym, że organizm walczy z infekcją. Należą do nich gorączka, dreszcze, ogólne osłabienie i zmęczenie. Powiększenie i bolesność węzłów chłonnych podżuchwowych jest kolejnym sygnałem, że układ odpornościowy reaguje na rozwijający się stan zapalny. Ważne jest, aby pamiętać, że nie wszystkie objawy muszą występować jednocześnie, a ich nasilenie może być różne u poszczególnych pacjentów.
W celu postawienia dokładnej diagnozy, stomatolog często zleca dodatkowe badania obrazowe. Najczęściej stosowaną metodą jest zdjęcie rentgenowskie, w tym pantomograficzne (zdjęcie panoramiczne) lub zdjęcia punktowe zęba. Pozwalają one na uwidocznienie zmian w kości wokół wierzchołka korzenia zęba, obecności zmian zapalnych, torbieli czy ropni. W skomplikowanych przypadkach, gdy zmiany są trudne do zinterpretowania, lekarz może zdecydować o wykonaniu tomografii komputerowej (CBCT), która dostarcza trójwymiarowego obrazu badanej okolicy i pozwala na dokładniejszą ocenę rozległości procesu zapalnego.
Diagnostyka zapalenia okostnej zęba i jak stomatolog stawia rozpoznanie
Proces diagnostyczny zapalenia okostnej zęba rozpoczyna się od szczegółowego wywiadu z pacjentem. Lekarz stomatolog pyta o charakter i lokalizację bólu, czas jego trwania, czynniki nasilające i łagodzące, a także o wszelkie inne dolegliwości, takie jak obrzęk, gorączka czy obecność wydzieliny. Ważne jest również ustalenie, czy pacjent niedawno przechodził zabiegi stomatologiczne, czy też doznał urazu w obrębie jamy ustnej. Wywiad pozwala na wstępne zorientowanie się w sytuacji klinicznej i ukierunkowanie dalszych działań diagnostycznych. Następnie przeprowadzane jest dokładne badanie jamy ustnej. Stomatolog ogląda zęby i dziąsła, oceniając ich stan, obecność zmian zapalnych, obrzęków, przetok ropnych, a także sprawdza reakcję zębów na bodźce takie jak opukiwanie czy badanie palpacyjne.
Szczególną uwagę zwraca się na ząb, który jest potencjalnym źródłem infekcji. Może on wykazywać objawy takie jak głębokie wypełnienie, pęknięcie, uszkodzenie miazgi lub oznaki niedawnego urazu. Badanie perkusyjne, czyli opukiwanie zęba, jest często bardzo bolesne w przypadku zapalenia okostnej, ponieważ nacisk na zapalony obszar powoduje silny dyskomfort. Badanie palpacyjne okolicy zęba może ujawnić tkliwość i obecność nacieku zapalnego pod okostną. W celu potwierdzenia diagnozy i oceny zaawansowania zmian, niezbędne są badania obrazowe. Najczęściej wykonywane jest zdjęcie rentgenowskie. Zdjęcie zębowe (punktowe) ukazuje stan kości wokół wierzchołka korzenia jednego zęba, podczas gdy zdjęcie pantomograficzne (panoramiczne) daje ogólny obraz całej szczęki i żuchwy, uwidaczniając ewentualne zmiany w wielu obszarach.
Zdjęcia rentgenowskie mogą ujawnić poszerzenie przestrzeni przyzębowej, zmiany osteolityczne (ubytki w kości) wokół wierzchołka korzenia, a także obecność ropnia okołowierzchołkowego lub torbieli. W trudniejszych przypadkach, gdy zmiany są rozległe lub trudne do jednoznacznej interpretacji, stomatolog może zlecić wykonanie tomografii komputerowej wiązki stożkowej (CBCT). Ta nowoczesna metoda pozwala na uzyskanie trójwymiarowego obrazu badanej okolicy, co umożliwia precyzyjną ocenę stopnia destrukcji kości, lokalizacji procesu zapalnego, a także pozwala na zaplanowanie optymalnego sposobu leczenia. Na podstawie wszystkich zebranych informacji – wywiadu, badania klinicznego oraz wyników badań obrazowych – lekarz stomatolog jest w stanie postawić trafną diagnozę zapalenia okostnej zęba i zaplanować odpowiednie postępowanie terapeutyczne.
Skuteczne metody leczenia zapalenia okostnej zęba w gabinecie stomatologicznym
Leczenie zapalenia okostnej zęba ma na celu przede wszystkim usunięcie źródła infekcji oraz złagodzenie stanu zapalnego i bólu. Podstawowym krokiem jest zazwyczaj przeprowadzenie leczenia kanałowego zęba, jeśli przyczyną jest infekcja miazgi. Proces ten polega na oczyszczeniu, dezynfekcji i wypełnieniu kanałów korzeniowych. Celem jest eliminacja bakterii, które doprowadziły do powstania stanu zapalnego. W niektórych przypadkach, gdy dostęp do kanałów jest utrudniony lub infekcja jest bardzo zaawansowana, może być konieczne chirurgiczne usunięcie wierzchołka korzenia zęba wraz ze zmianą zapalną (resekcja wierzchołka korzenia). Jest to zabieg endodontyczno-chirurgiczny, który pozwala na odsłonięcie i usunięcie źródła infekcji, które nie mogło zostać usunięte podczas standardowego leczenia kanałowego.
W przypadku, gdy ząb jest nie do uratowania z powodu rozległego zniszczenia lub głębokiego zakażenia, konieczne może być jego usunięcie (ekstrakcja). Po ekstrakcji, Jamaica bolesnego miejsca jest dokładnie oczyszczana, aby zapobiec dalszemu rozprzestrzenianiu się infekcji. Niezależnie od zastosowanej metody leczenia przyczynowego, kluczowe jest również leczenie objawowe. W celu zwalczania bólu i stanu zapalnego lekarz stomatolog przepisuje odpowiednie leki. Najczęściej są to leki przeciwbólowe z grupy niesteroidowych leków przeciwzapalnych (NLPZ), takie jak ibuprofen czy naproksen. W przypadku infekcji bakteryjnej, antybiotykoterapia jest często niezbędna. Wybór antybiotyku zależy od rodzaju bakterii oraz stopnia zaawansowania infekcji, a jego dawkowanie i czas trwania kuracji są ściśle określone przez lekarza.
Dodatkowo, stomatolog może zalecić stosowanie płukanek antyseptycznych, które pomagają w utrzymaniu higieny jamy ustnej i redukcji liczby bakterii. W niektórych przypadkach, w celu przyspieszenia gojenia i zmniejszenia obrzęku, stosuje się zabiegi fizykoterapeutyczne, takie jak laseroterapia lub ultradźwięki. Ważne jest, aby pacjent ściśle przestrzegał zaleceń lekarza dotyczących przyjmowania leków, higieny jamy ustnej oraz terminów wizyt kontrolnych. Wczesne rozpoznanie i odpowiednie leczenie zapalenia okostnej zęba znacząco zwiększają szanse na pełne wyzdrowienie i zapobiegają rozwojowi groźnych powikłań.
Jakie domowe sposoby mogą przynieść ulgę w bólu przy zapaleniu okostnej zęba
Chociaż profesjonalne leczenie stomatologiczne jest kluczowe w walce z zapaleniem okostnej zęba, istnieją pewne domowe sposoby, które mogą pomóc złagodzić objawy, zwłaszcza ból i obrzęk, do czasu wizyty u lekarza. Należy jednak pamiętać, że metody te mają charakter wspomagający i nie zastąpią konsultacji ze stomatologiem. Jednym z najczęściej polecanych sposobów jest stosowanie zimnych okładów. Chłodzenie okolicy policzka od zewnątrz, w miejscu obrzęku, może przynieść ulgę w bólu i zmniejszyć opuchliznę. Okład można przygotować, owijając kilka kostek lodu w czystą ściereczkę i przykładając do policzka na około 15-20 minut, z przerwami. Należy unikać przykładania lodu bezpośrednio do skóry, aby zapobiec odmrożeniom.
Płukanie jamy ustnej ciepłą wodą z solą to kolejny prosty i skuteczny sposób na złagodzenie dolegliwości. Sól ma właściwości antyseptyczne i przeciwzapalne, a ciepła woda pomaga oczyścić ranę i zmniejszyć obrzęk. Wystarczy rozpuścić pół łyżeczki soli w szklance ciepłej wody i płukać jamę ustną przez około 30 sekund, powtarzając czynność kilka razy dziennie. Można również stosować płukanki z szałwii, która znana jest ze swoich właściwości przeciwzapalnych i ściągających. Należy zaparzyć napar z suszonej szałwii, ostudzić go do komfortowej temperatury i płukać nim jamę ustną. Unikaj płukania gorącymi płynami, które mogą nasilić ból i stan zapalny.
W przypadku silnego bólu, można sięgnąć po dostępne bez recepty leki przeciwbólowe, takie jak paracetamol czy ibuprofen. Należy jednak stosować je zgodnie z zaleceniami na ulotce i pamiętać, że są to środki doraźne, które nie leczą przyczyny problemu. Warto również zadbać o odpowiednią higienę jamy ustnej, delikatnie szczotkując zęby, aby usunąć resztki jedzenia, które mogłyby podrażniać zapalony obszar. Unikanie spożywania gorących, ostrych i twardych pokarmów, które mogą nasilać ból, jest również ważne. Pamiętaj, że wszelkie domowe sposoby powinny być stosowane z ostrożnością i nie powinny opóźniać wizyty u stomatologa, ponieważ zapalenie okostnej zęba wymaga profesjonalnego leczenia.
Profilaktyka zapalenia okostnej zęba i jak unikać nawrotów choroby
Najskuteczniejszą metodą zapobiegania zapaleniu okostnej zęba jest przede wszystkim dbanie o codzienną, kompleksową higienę jamy ustnej. Regularne i dokładne szczotkowanie zębów co najmniej dwa razy dziennie, przy użyciu pasty z fluorem, jest absolutną podstawą. Należy pamiętać o doczyszczeniu wszystkich powierzchni zębów, w tym również tych trudno dostępnych. Uzupełnieniem szczotkowania jest stosowanie nici dentystycznej lub irygatora, które pomagają w usuwaniu resztek pokarmowych i płytki bakteryjnej z przestrzeni międzyzębowych, gdzie często gromadzą się bakterie odpowiedzialne za rozwój stanów zapalnych. Regularne płukanie jamy ustnej płynami antyseptycznymi może stanowić dodatkowe wsparcie w utrzymaniu czystości i redukcji liczby drobnoustrojów.
Kluczowe znaczenie ma również unikanie spożywania nadmiernych ilości cukrów, które stanowią pożywkę dla bakterii próchnicotwórczych. Ograniczenie słodkich napojów i przekąsek, a także dokładne mycie zębów po ich spożyciu, pomaga w ochronie szkliwa przed demineralizacją i rozwojem próchnicy. Regularne wizyty kontrolne u stomatologa, zazwyczaj co sześć miesięcy, są nieocenione w profilaktyce. Podczas takich wizyt lekarz może wykryć i wyleczyć wczesne stadia próchnicy, choroby dziąseł czy inne nieprawidłowości, zanim zdążą one doprowadzić do poważniejszych problemów, takich jak zapalenie okostnej. Stomatolog może również przeprowadzić profesjonalne zabiegi higienizacyjne, takie jak skaling i piaskowanie, które usuwają kamień nazębny i osady, niemożliwe do usunięcia podczas domowego szczotkowania.
W przypadku występowania wad zgryzu, które mogą utrudniać prawidłową higienę lub prowadzić do nadmiernego obciążenia niektórych zębów, warto rozważyć leczenie ortodontyczne. Leczenie to nie tylko poprawia estetykę uśmiechu, ale również ułatwia utrzymanie higieny i zapobiega rozwojowi chorób przyzębia. Unikanie urazów zębów, na przykład podczas uprawiania sportów kontaktowych, poprzez stosowanie odpowiednich ochraniaczy na zęby, jest również ważnym elementem profilaktyki. W przypadku jakichkolwiek niepokojących objawów w jamie ustnej, takich jak ból zęba, obrzęk dziąsła czy nadwrażliwość, należy niezwłocznie zgłosić się do stomatologa. Wczesne rozpoznanie i interwencja są kluczowe w zapobieganiu rozwojowi zapalenia okostnej zęba i jego potencjalnie poważnych konsekwencji.