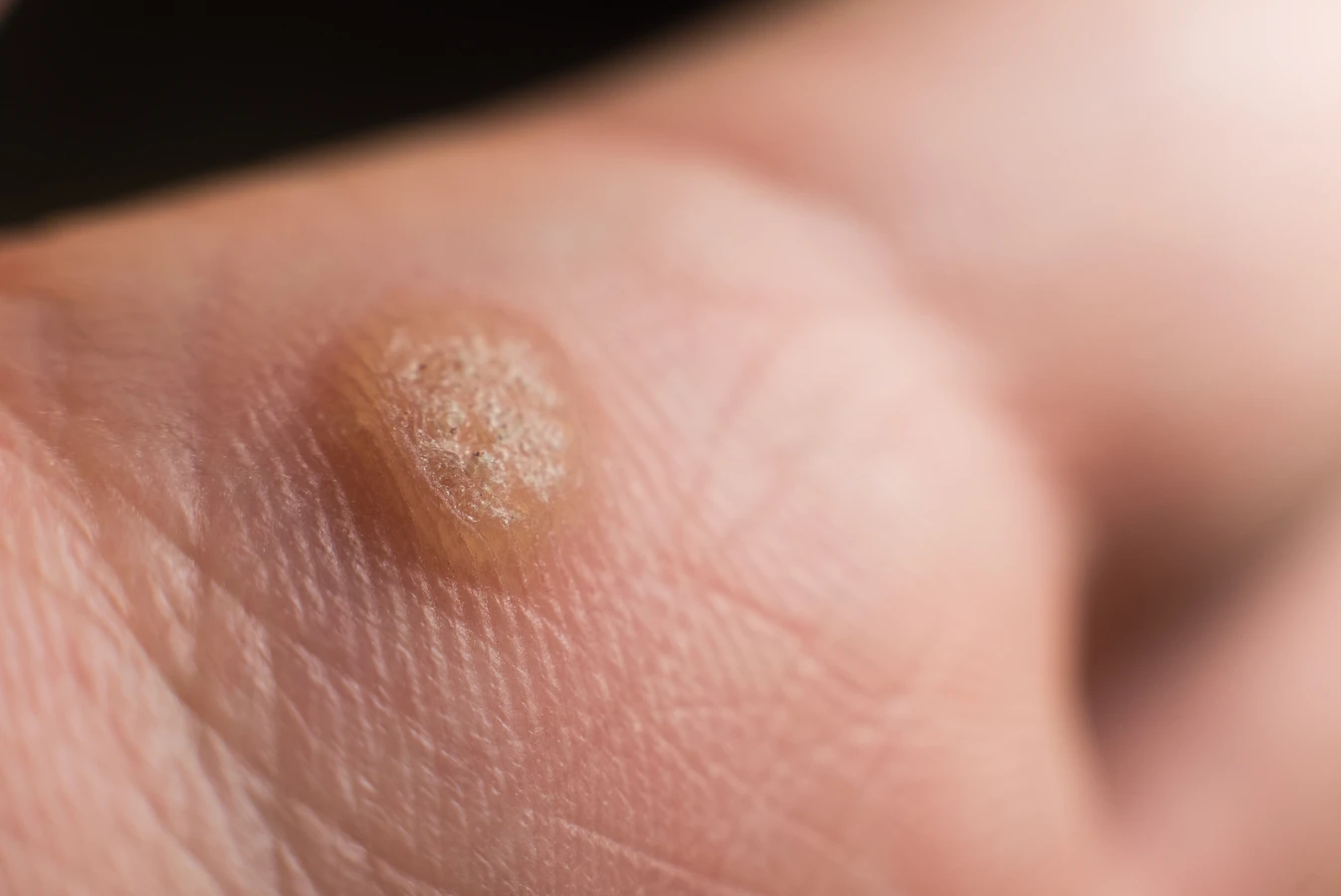
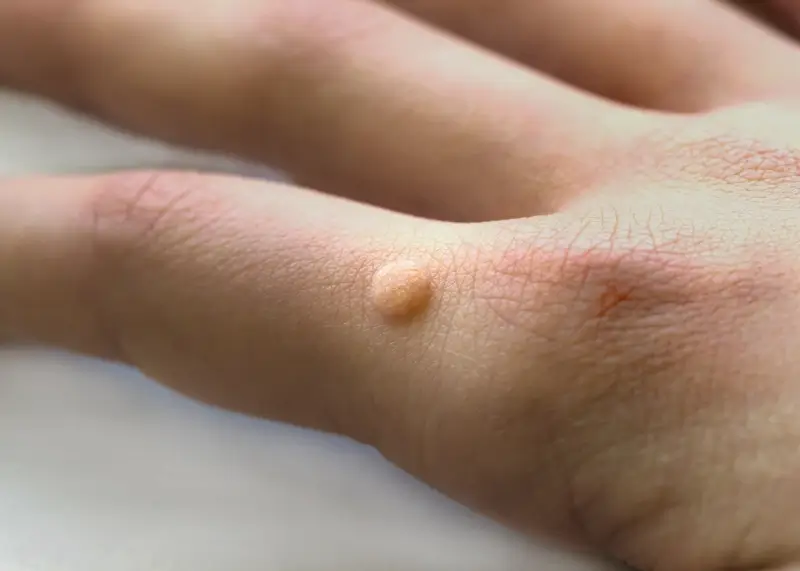
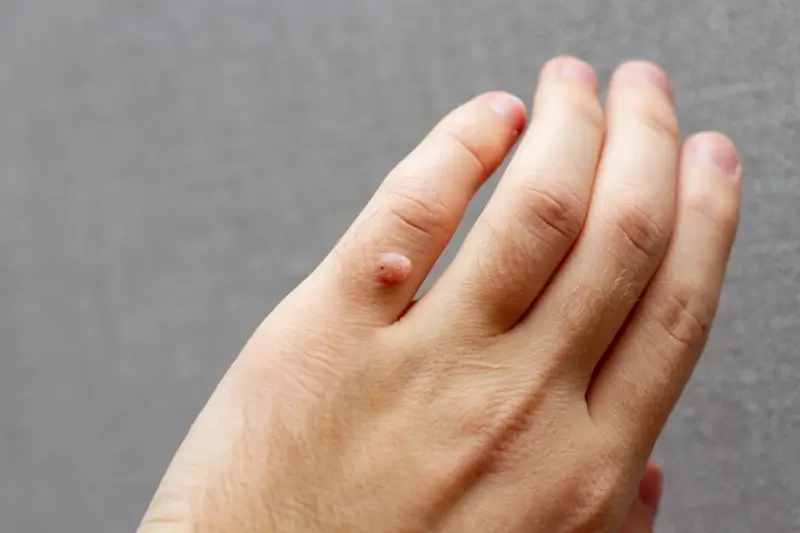
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Choć zazwyczaj nie są groźne i często znikają samoistnie, w pewnych sytuacjach mogą stać się uciążliwe, a nawet prowadzić do komplikacji. Zrozumienie natury kurzajek, sposobów ich przenoszenia oraz potencjalnych zagrożeń jest kluczowe dla odpowiedniego reagowania na pojawienie się tych niechcianych gości na naszej skórze. W tym obszernym artykule przyjrzymy się bliżej kwestii, czy kurzajki są groźne, analizując różne aspekty od ich etiologii po metody leczenia i profilaktykę.
Wirus HPV, odpowiedzialny za powstawanie kurzajek, jest niezwykle rozpowszechniony. Istnieje ponad sto jego typów, a większość z nich powoduje łagodne zmiany skórne. Jednakże, niektóre typy wirusa HPV są powiązane z rozwojem nowotworów, w tym raka szyjki macicy, odbytu, gardła czy prącia. Chociaż wirusy wywołujące typowe kurzajki (np. na dłoniach czy stopach) zazwyczaj nie należą do grupy onkogennych, sama obecność wirusa HPV w organizmie może budzić niepokój. Dlatego też, ważne jest rozróżnienie między kurzajkami a innymi zmianami skórnymi, a także świadomość potencjalnych dróg transmisji i sposobów zapobiegania infekcji.
Często pojawia się pytanie, czy kurzajki są groźne dla dzieci. Dzieci, ze względu na rozwijający się układ odpornościowy, są bardziej podatne na infekcje wirusowe, w tym HPV. Kurzajki u dzieci mogą pojawiać się w różnych miejscach i często są źródłem dyskomfortu, a nawet bólu, zwłaszcza gdy zlokalizowane są na stopach i utrudniają chodzenie. Choć same kurzajki zazwyczaj nie stanowią bezpośredniego zagrożenia dla życia, mogą być bardzo trudne do usunięcia i nawracać. Warto również pamiętać, że dzieci mogą nieświadomie przenosić wirusa na inne osoby, co podkreśla znaczenie edukacji w zakresie higieny i profilaktyki.
W jaki sposób przenoszą się kurzajki i jakie są tego konsekwencje
Kluczowym elementem oceny, czy kurzajki są groźne, jest zrozumienie dróg ich przenoszenia. Infekcja wirusem HPV następuje poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub z przedmiotami, które miały z nią kontakt. Wirus preferuje wilgotne i ciepłe środowiska, dlatego często spotykamy go w miejscach publicznych, takich jak baseny, sauny, siłownie czy szatnie. Dotknięcie powierzchni skażonej wirusem, a następnie przetarcie oka, nosa lub ust, może doprowadzić do zakażenia. Naderwania naskórka, drobne ranki czy otarcia ułatwiają wirusowi wniknięcie do organizmu.
Warto zaznaczyć, że okres inkubacji wirusa może być bardzo zróżnicowany – od kilku tygodni do nawet kilku miesięcy. Oznacza to, że osoba zarażona może nie zdawać sobie sprawy z obecności wirusa przez długi czas, a kurzajki pojawiają się dopiero po pewnym okresie. Przenoszenie wirusa może odbywać się również poprzez autoinokulację, czyli samoinfekcję, gdy osoba dotyka istniejącej kurzajki, a następnie innych części ciała. To tłumaczy, dlaczego jedna lub dwie kurzajki mogą przerodzić się w wiele zmian w różnych miejscach na skórze.
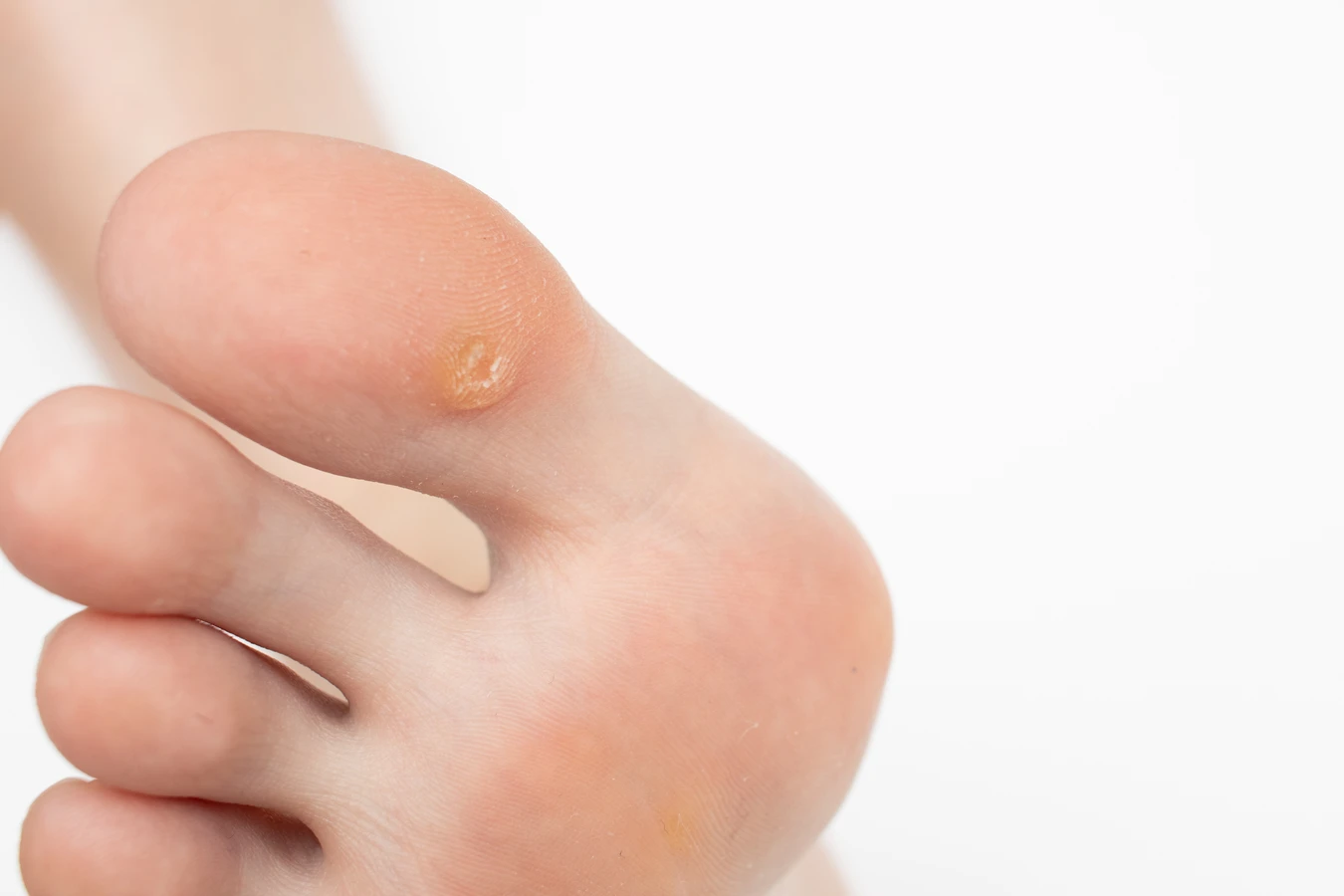
Konsekwencje przenoszenia kurzajek mogą być różne. Oprócz aspektu estetycznego, który często jest głównym powodem wizyty u lekarza, kurzajki mogą powodować dyskomfort i ból. Brodawki na stopach, czyli kurzajki podeszwowe, mogą utrudniać chodzenie, naciskając na tkanki podskórne i powodując uczucie wbitego kamienia. W przypadku brodawek na dłoniach, mogą one przeszkadzać w codziennych czynnościach, takich jak pisanie czy wykonywanie precyzyjnych ruchów. U niektórych osób, zwłaszcza z osłabioną odpornością, kurzajki mogą być trudne do wyleczenia i nawracać, co prowadzi do frustracji i obniżenia jakości życia. Ponadto, istnieje ryzyko nadkażenia bakteryjnego istniejących zmian, szczególnie gdy są one drażnione lub rozdrapywane.
Dla kogo kurzajki mogą stanowić realne zagrożenie zdrowotne
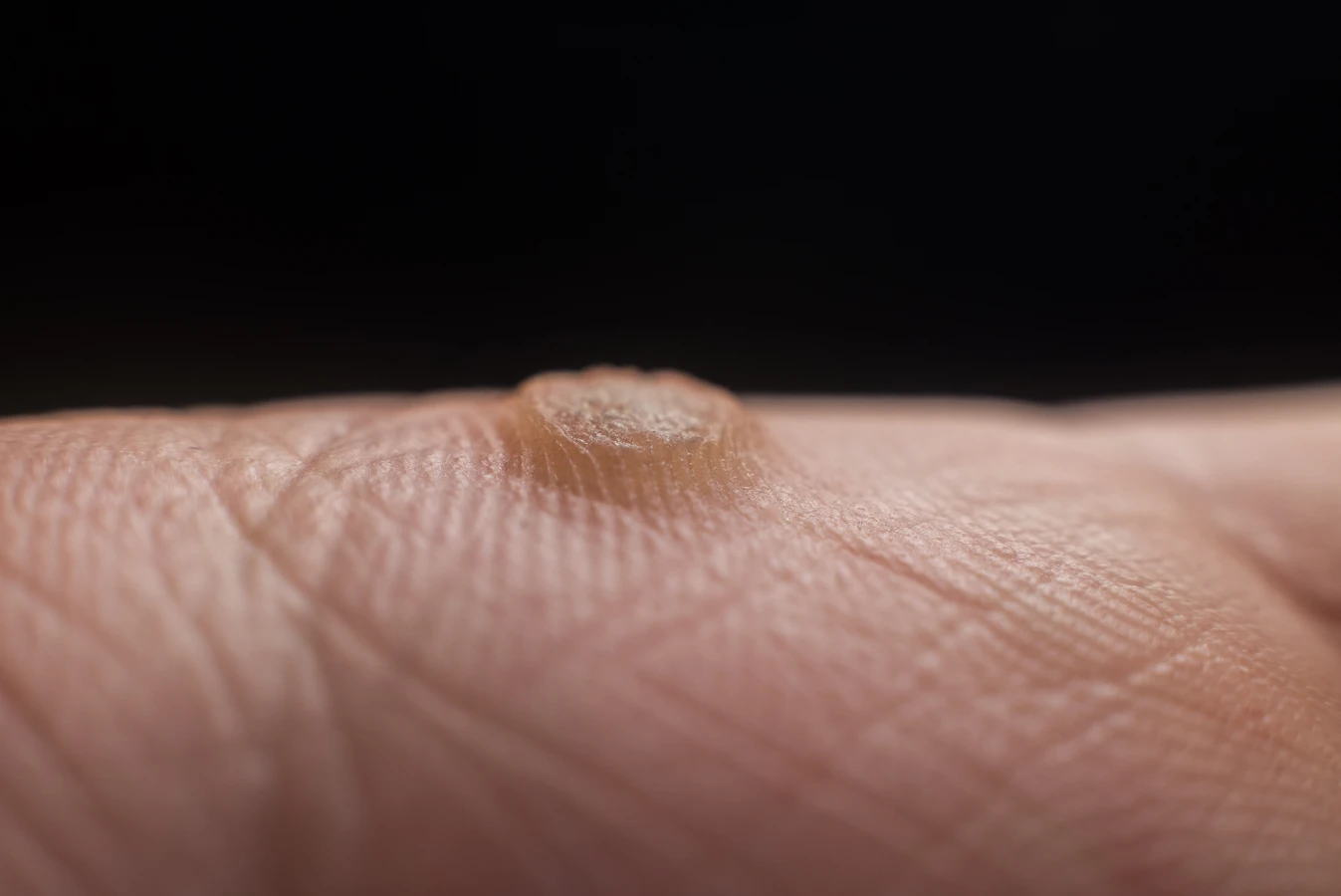
Szczególną uwagę należy zwrócić na typy wirusa HPV, które mogą być onkogenne. Choć typowe kurzajki wywoływane są przez wirusy o niskim potencjale onkogennym, w rzadkich przypadkach mogą wystąpić infekcje innymi typami HPV, które są odpowiedzialne za rozwój raka. Dotyczy to przede wszystkim zmian zlokalizowanych w okolicy narządów płciowych i odbytu (kłykciny kończyste), które są wywoływane przez inne typy wirusa niż te powodujące brodawki na rękach czy stopach. Jednakże, nawet w przypadku tradycyjnych kurzajek, istnieje niewielkie ryzyko transformacji złośliwej, zwłaszcza w przypadku długotrwałych, nieleczonych zmian u osób z zaburzeniami immunologicznymi lub predyspozycjami genetycznymi.
Kolejną grupą, dla której kurzajki mogą być problematyczne, są osoby pracujące w zawodach wymagających częstego kontaktu z innymi ludźmi lub z powierzchniami publicznymi. Nauczyciele, pracownicy służby zdrowia, fryzjerzy czy kosmetyczki, a także osoby pracujące w branży gastronomicznej, mogą nieświadomie przenosić wirusa, przyczyniając się do jego rozprzestrzeniania. W takich przypadkach, nawet jeśli kurzajki nie są groźne dla nich samych, mogą stanowić zagrożenie dla osób, z którymi mają kontakt, zwłaszcza dla niemowląt i osób o osłabionej odporności. Dlatego też, właściwa higiena i szybkie leczenie są kluczowe w zapobieganiu dalszej transmisji wirusa.
Czy kurzajki mogą powodować powikłania w przebiegu innych chorób
W kontekście pytania, czy kurzajki są groźne, istotne jest również rozważenie ich wpływu na przebieg innych schorzeń. U osób cierpiących na choroby autoimmunologiczne, takie jak toczeń rumieniowaty układowy czy łuszczyca, układ odpornościowy działa w sposób nieprawidłowy, co może wpływać na zdolność organizmu do zwalczania infekcji wirusowych. W takich przypadkach, kurzajki mogą być bardziej uporczywe, trudniejsze do leczenia i mogą nawracać częściej. Ponadto, niektóre leki stosowane w leczeniu chorób autoimmunologicznych, takie jak kortykosteroidy czy leki immunosupresyjne, dodatkowo osłabiają układ odpornościowy, zwiększając ryzyko rozwoju licznych i rozległych brodawek.
Należy również zwrócić uwagę na pacjentów z cukrzycą, szczególnie tych z neuropatią cukrzycową i zaburzeniami krążenia obwodowego. Uszkodzone nerwy i słabe krążenie w kończynach dolnych sprawiają, że stopy są bardziej podatne na urazy i infekcje. Kurzajki na stopach u diabetyków mogą stanowić większe ryzyko rozwoju owrzodzeń i trudnych do zagojenia ran, które mogą prowadzić do poważnych powikłań, w tym infekcji bakteryjnych, a nawet amputacji. Dlatego też, osoby z cukrzycą powinny szczególnie dbać o profilaktykę i szybkie leczenie wszelkich zmian skórnych na stopach.
W przypadku kobiet w ciąży, kurzajki mogą być źródłem pewnych obaw, chociaż zazwyczaj nie stanowią bezpośredniego zagrożenia dla płodu. Wirus HPV może teoretycznie zostać przeniesiony na dziecko podczas porodu, co może prowadzić do rozwoju brodawek w gardle noworodka (brodawczakowatość krtani). Jest to jednak rzadkie powikłanie. W większości przypadków, kurzajki u kobiet w ciąży nie wymagają interwencji, chyba że są bardzo duże, bolesne lub zlokalizowane w sposób utrudniający poród naturalny. W takich sytuacjach lekarz może zalecić odpowiednie metody leczenia, bezpieczne dla matki i dziecka. Po porodzie, układ odpornościowy matki zazwyczaj sam eliminuje wirusa.
Czy istnieją skuteczne metody leczenia kurzajek i jak można im zapobiegać
Odpowiadając na pytanie, czy kurzajki są groźne, należy podkreślić, że nawet jeśli nie stanowią one bezpośredniego zagrożenia dla życia, mogą być uciążliwe i wymagać leczenia. Na szczęście istnieje wiele skutecznych metod radzenia sobie z tymi zmianami. Metody te można podzielić na domowe sposoby, leczenie dostępne bez recepty oraz terapie medyczne. Wybór odpowiedniej metody zależy od lokalizacji, wielkości i liczby kurzajek, a także od indywidualnych preferencji i stanu zdrowia pacjenta.
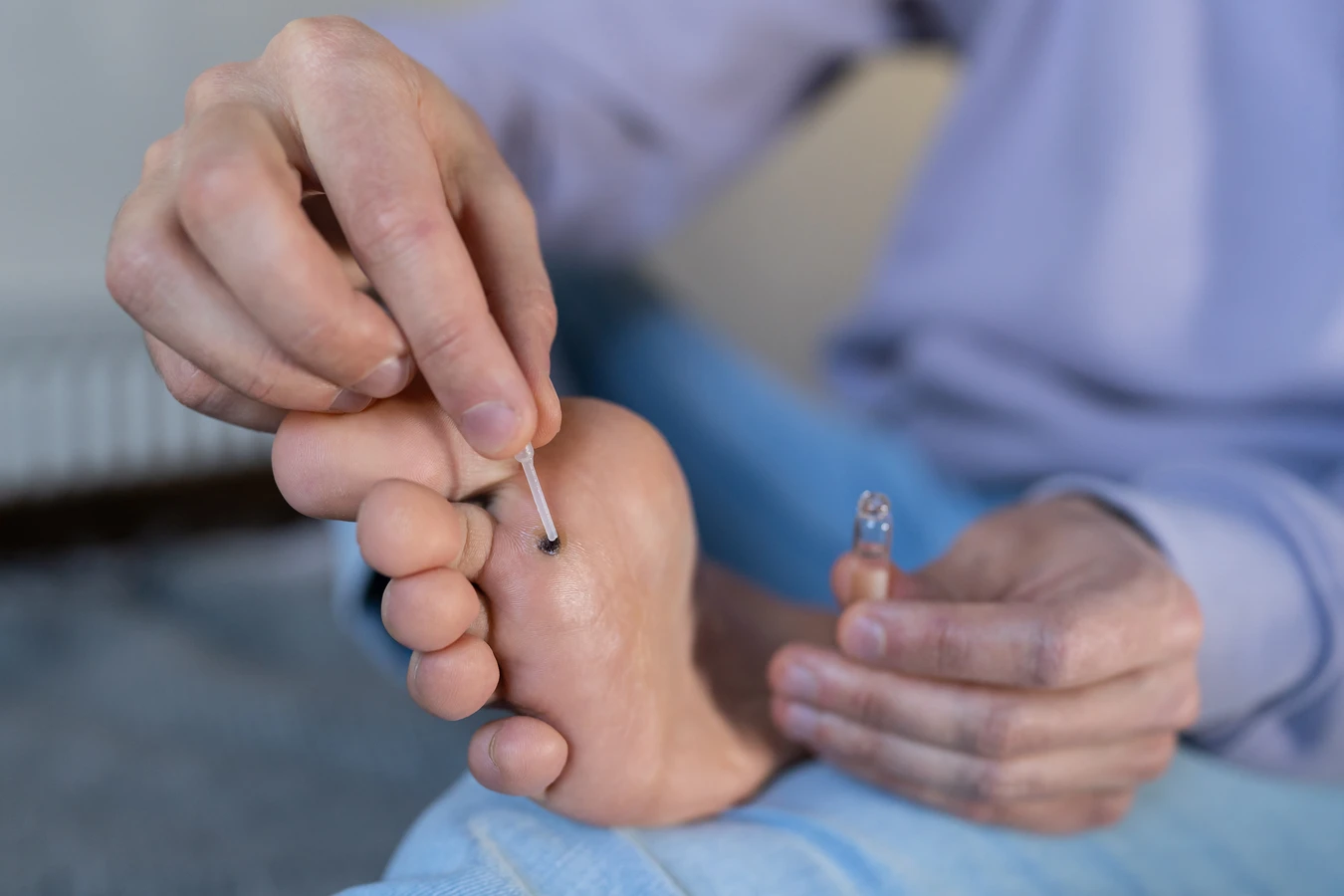
Metody domowe, choć często kuszące swoją dostępnością, powinny być stosowane z ostrożnością. Należą do nich np. okłady z soku z cytryny, czosnku czy octu jabłkowego. Ich skuteczność jest jednak często ograniczona i mogą one podrażniać zdrową skórę wokół kurzajki. Preparaty dostępne bez recepty, takie jak plastry czy płyny z kwasem salicylowym lub mlekowym, są bardziej skuteczne i bezpieczniejsze, ale wymagają systematycznego stosowania przez kilka tygodni. Kwas salicylowy działa keratolitycznie, zmiękczając i złuszczając zrogowaciałą warstwę kurzajki.
W przypadku uporczywych lub rozległych kurzajek, konieczna może być wizyta u lekarza dermatologa. Do metod medycznych należą:
- Krioterapia: Zamrażanie kurzajki ciekłym azotem, co powoduje jej zniszczenie.
- Elektrokoagulacja: Usuwanie kurzajki za pomocą prądu elektrycznego.
- Laseroterapia: Niszczenie tkanki kurzajki za pomocą wiązki lasera.
- Leczenie farmakologiczne: Stosowanie silniejszych preparatów kwasowych lub immunoterapii (np. zastrzyki z interferonu).
- Chirurgiczne wycięcie: W rzadkich przypadkach, gdy inne metody zawiodą.
Profilaktyka jest równie ważna. Podstawą jest unikanie kontaktu z osobami z widocznymi kurzajkami oraz z potencjalnie skażonymi powierzchniami. W miejscach publicznych, takich jak baseny czy siłownie, należy nosić klapki. Ważne jest również dbanie o higienę rąk, zwłaszcza po dotknięciu przedmiotów używanych przez wiele osób. Utrzymywanie skóry w dobrej kondycji, nawilżonej i bez drobnych uszkodzeń, również zmniejsza ryzyko infekcji. W przypadku dzieci, edukacja na temat higieny i unikania drapania kurzajek jest kluczowa.