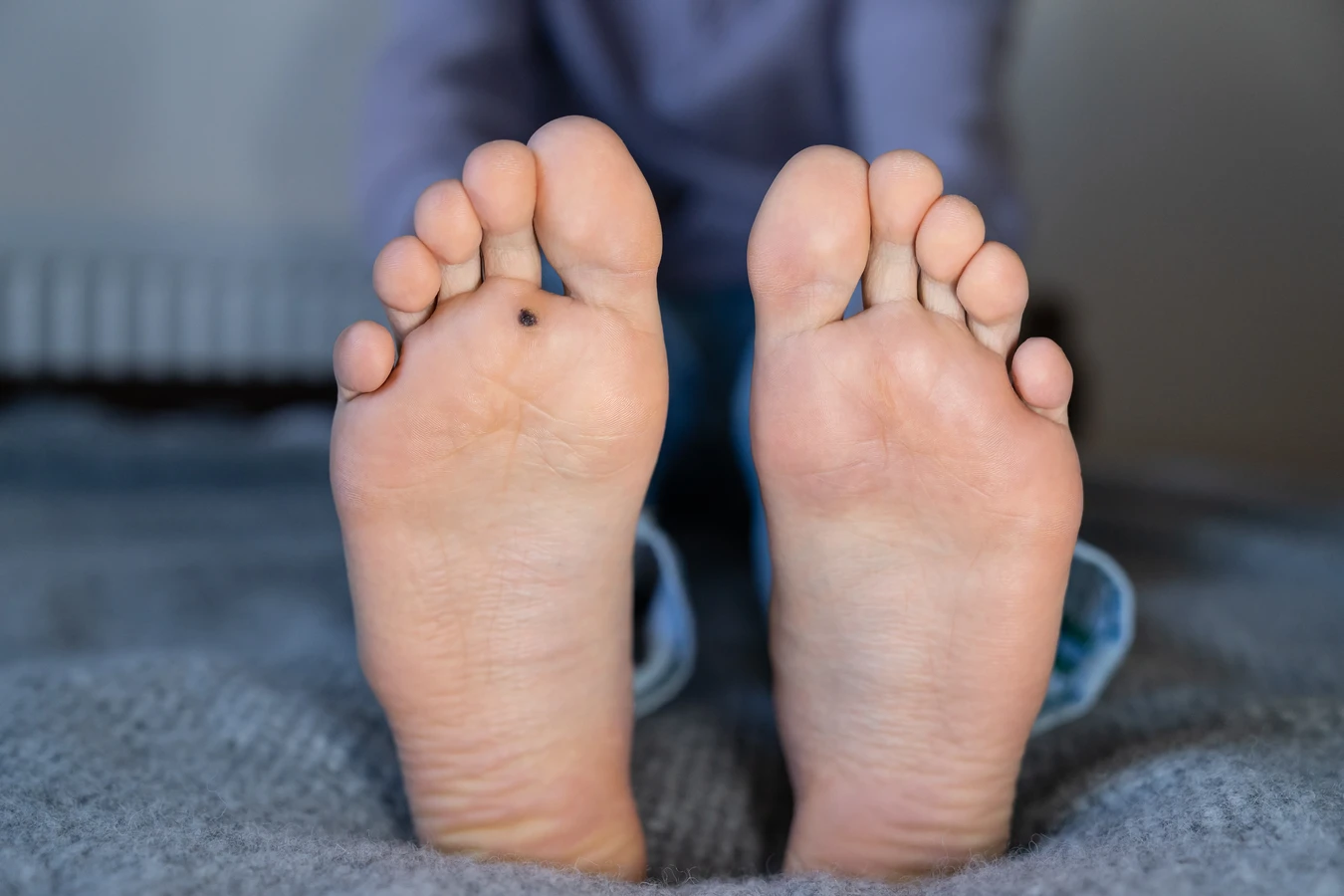
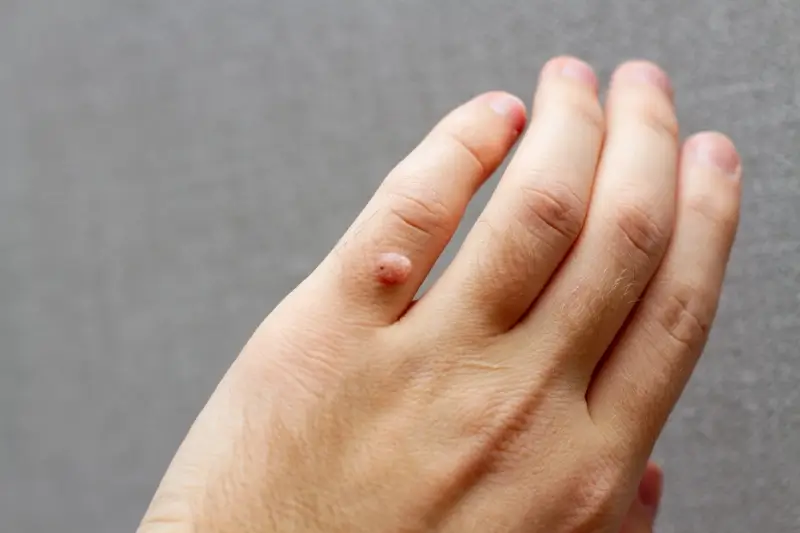
Kurzajki, znane również jako brodawki, są powszechnym problemem dermatologicznym wywoływanym przez wirus brodawczaka ludzkiego (HPV). Choć zazwyczaj niegroźne, mogą być uciążliwe i estetycznie nieakceptowalne. Czas trwania leczenia kurzajki jest kwestią bardzo indywidualną i zależy od wielu czynników. Nie ma jednej, uniwersalnej odpowiedzi na pytanie, ile trwa leczenie kurzajki, ponieważ każdy przypadek jest inny. Wpływ na to mają między innymi rodzaj wirusa HPV, lokalizacja i wielkość brodawki, a także ogólny stan zdrowia pacjenta i jego układ odpornościowy.
Sama infekcja wirusem HPV nie zawsze prowadzi do natychmiastowego pojawienia się widocznej kurzajki. Okres inkubacji może trwać od kilku tygodni do nawet kilku miesięcy. Po tym czasie, gdy wirus namnoży się w komórkach naskórka, pojawia się charakterystyczne, nierówne zgrubienie skóry. Tempo rozwoju kurzajki jest zmienne. Niektóre mogą rosnąć szybko, inne rozprzestrzeniać się na większym obszarze, a jeszcze inne pozostają niewielkie przez długi czas. To właśnie te różnice w dynamice wzrostu mają bezpośredni wpływ na to, ile trwa leczenie kurzajki.
Kluczowym elementem determinującym długość terapii jest odpowiedź immunologiczna organizmu. Silny układ odpornościowy jest w stanie samodzielnie zwalczyć wirusa, co może prowadzić do samoistnego zaniku kurzajki. W takich przypadkach leczenie może nie być konieczne lub ograniczać się do obserwacji. Niestety, nie zawsze układ odpornościowy radzi sobie z infekcją na tyle efektywnie, aby wyeliminować wirusa, co wymusza interwencję medyczną. Czas potrzebny na regenerację skóry po usunięciu kurzajki również jest zmienny i zależy od zastosowanej metody terapeutycznej.
Czynniki wpływające na długość terapii kurzajek
Zrozumienie czynników wpływających na czas trwania leczenia kurzajki jest kluczowe dla realistycznego podejścia do terapii. Przede wszystkim, rodzaj wirusa HPV ma znaczenie. Istnieje ponad 100 typów wirusa HPV, a niektóre z nich są bardziej oporne na leczenie niż inne. Typowe brodawki zwykłe, które najczęściej pojawiają się na dłoniach i stopach, zazwyczaj reagują na leczenie szybciej niż na przykład brodawki płaskie czy brodawki mozaikowe, które mogą być trudniejsze do całkowitego wyeliminowania.
Lokalizacja kurzajki również odgrywa istotną rolę. Brodawki zlokalizowane w miejscach narażonych na ciągłe tarcie i nacisk, jak na przykład podeszwy stóp (kurzajki podeszwowe), często rosną głębiej i mogą być bardziej bolesne, co utrudnia leczenie. Skóra na stopach jest grubsza, co wymaga silniejszych środków lub dłuższej terapii. Z kolei kurzajki na twarzy lub dłoniach, choć bardziej widoczne i potencjalnie wstydliwe, mogą być łatwiejsze do miejscowego leczenia ze względu na cieńszy naskórek i mniejsze obciążenie mechaniczne.
Wielkość i liczba brodawek to kolejne ważne aspekty. Pojedyncza, mała kurzajka zazwyczaj wymaga krótszego czasu leczenia niż liczne, rozległe zmiany skórne. Leczenie wielu brodawek jednocześnie może być bardziej czasochłonne i wymagać zastosowania różnych metod terapeutycznych w zależności od lokalizacji i charakteru poszczególnych zmian. W niektórych przypadkach, gdy kurzajek jest bardzo dużo, lekarz może zalecić leczenie etapowe, co naturalnie wydłuża cały proces.
Ogólny stan zdrowia i sprawność układu odpornościowego pacjenta są fundamentalne. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub zakażenia wirusem HIV, mogą mieć znacznie dłuższy i trudniejszy przebieg leczenia. Ich organizm wolniej reaguje na wirusa i ma mniejsze możliwości samodzielnego zwalczania infekcji. W takich sytuacjach, oprócz miejscowego leczenia kurzajek, może być konieczne wsparcie ogólnej odporności.
Metody leczenia kurzajek i ich wpływ na czas rekonwalescencji
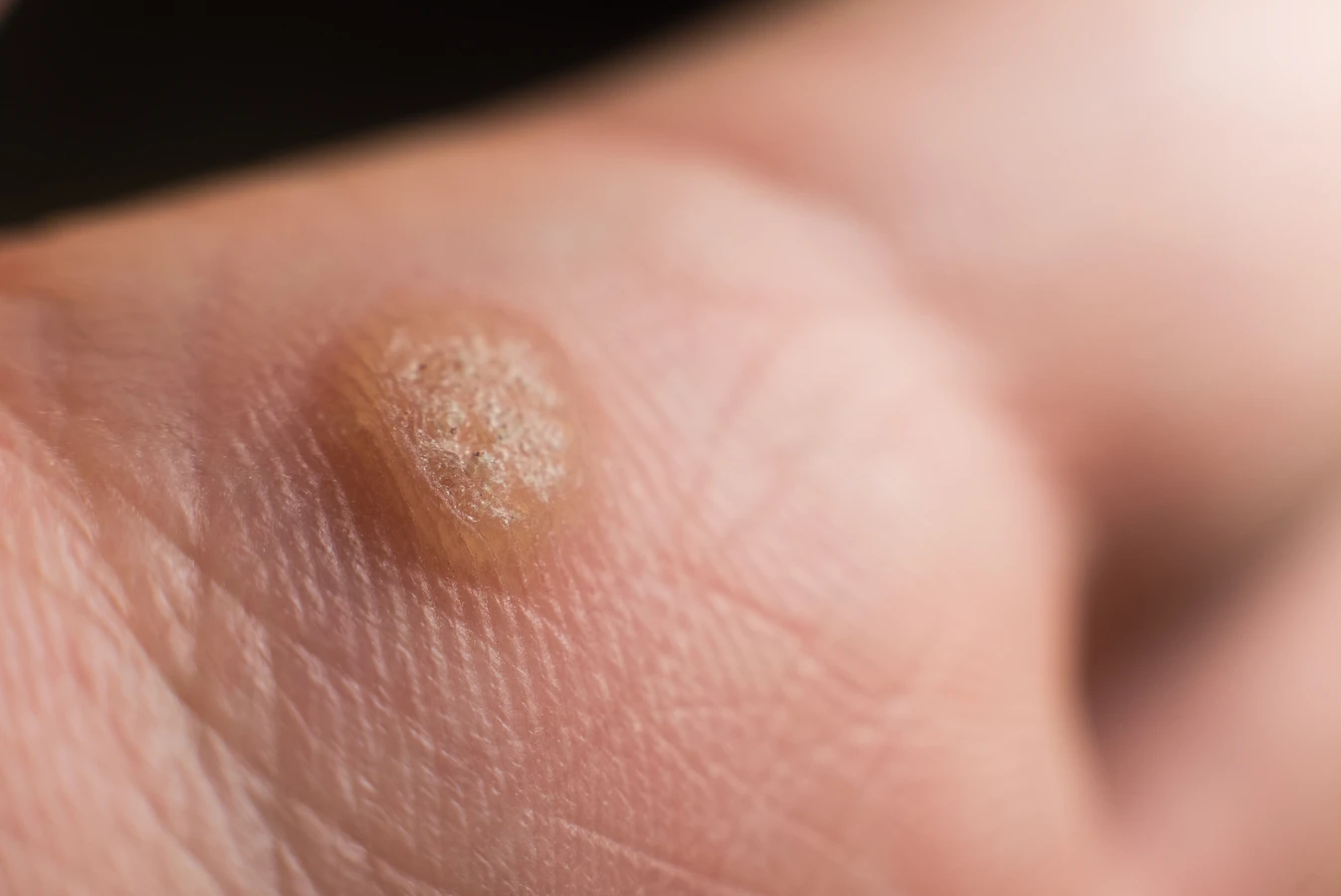
Bardziej inwazyjne metody, często stosowane w gabinetach dermatologicznych, mogą przyspieszyć proces leczenia. Krioterapia, polegająca na zamrażaniu brodawki ciekłym azotem, jest jedną z najpopularniejszych opcji. Po zabiegu może pojawić się pęcherz, a następnie kurzajka odpada. Pełne zagojenie i regeneracja skóry po krioterapii zazwyczaj trwa od jednego do kilku tygodni. Czasami konieczne jest powtórzenie zabiegu, co naturalnie wydłuża całkowity czas leczenia.
Elektrokoagulacja, czyli wypalanie brodawki prądem elektrycznym, to kolejna skuteczna metoda. Podobnie jak w przypadku krioterapii, wymaga ona kilku tygodni na pełne zagojenie rany i regenerację tkanki. Laseroterapia, wykorzystująca wiązkę lasera do niszczenia brodawki, działa podobnie. Czas rekonwalescencji po zabiegach laserowych jest zazwyczaj porównywalny do innych metod ablacyjnych, czyli od kilku tygodni do miesiąca, w zależności od wielkości i głębokości usuniętej zmiany.
W niektórych przypadkach stosuje się również leczenie farmakologiczne, polegające na podawaniu leków przeciwwirusowych lub immunomodulujących, często bezpośrednio na skórę lub doustnie. Te metody mogą być bardziej czasochłonne, ponieważ działają wolniej, stymulując układ odpornościowy do walki z wirusem lub hamując jego namnażanie. Czas trwania terapii lekami może wynosić od kilku tygodni do kilku miesięcy, a efekty są często mniej spektakularne w krótkim okresie, ale mogą prowadzić do trwalszego rozwiązania problemu.
Kiedy można oczekiwać zakończenia leczenia kurzajek
Określenie momentu, w którym leczenie kurzajki można uznać za zakończone, wymaga pewnej ostrożności. Nawet po usunięciu widocznej zmiany skórnej, wirus HPV może pozostać w organizmie w stanie uśpienia. Dlatego ważne jest, aby obserwować leczone miejsce przez pewien czas po ustąpieniu objawów. Czasem, nawet po zastosowaniu najskuteczniejszych metod, kurzajka może powrócić, jeśli układ odpornościowy nie poradził sobie całkowicie z wirusem lub jeśli doszło do ponownego zakażenia.
Pełne zakończenie leczenia następuje zazwyczaj wtedy, gdy skóra w miejscu po kurzajce jest całkowicie zregenerowana, gładka i nie ma śladu po zmianie. W przypadku metod fizycznych, takich jak krioterapia czy laseroterapia, oznacza to zagojenie się rany po zabiegu, bez stanu zapalnego czy bliznowacenia. Jeśli stosowano leczenie farmakologiczne, zakończenie terapii następuje po ustąpieniu wszystkich objawów i potwierdzeniu przez lekarza braku nawrotów.
Należy pamiętać, że nawet po skutecznym wyleczeniu jednej kurzajki, istnieje ryzyko pojawienia się nowych zmian. Dzieje się tak dlatego, że wirus HPV jest powszechny i łatwo się przenosi. Dlatego też, po zakończeniu aktywnego leczenia, zaleca się dalszą profilaktykę, która może obejmować dbanie o higienę skóry, unikanie dzielenia się przedmiotami osobistymi oraz wzmacnianie odporności. Czasami lekarz może zalecić stosowanie preparatów wspomagających regenerację skóry lub profilaktyczne środki zewnętrzne.
Decyzję o ostatecznym zakończeniu leczenia zawsze najlepiej skonsultować z lekarzem dermatologiem. Specjalista jest w stanie ocenić stan skóry, potwierdzić całkowite usunięcie kurzajki i doradzić w kwestii dalszej profilaktyki. Właściwa ocena pozwala uniknąć przedwczesnego zakończenia terapii, które mogłoby prowadzić do nawrotów, a także zapewnia pewność, że podjęte działania były w pełni skuteczne. Czasem potrzeba kilku wizyt kontrolnych, aby mieć absolutną pewność, że problem został rozwiązany.
Profilaktyka po zakończeniu leczenia kurzajek zapobiega nawrotom
Po skutecznym wyleczeniu kurzajki kluczowe jest wdrożenie odpowiednich działań profilaktycznych, które pomogą zapobiec jej nawrotom. Wirus HPV, odpowiedzialny za powstawanie brodawek, potrafi przetrwać w organizmie nawet po całkowitym zniknięciu widocznych zmian. Dlatego też, nawet gdy skóra wydaje się być już zdrowa, warto kontynuować pewne praktyki, aby zminimalizować ryzyko ponownego pojawienia się kurzajek.
Podstawą profilaktyki jest dbanie o ogólną higienę skóry. Regularne mycie rąk i stóp, zwłaszcza po kontakcie z miejscami publicznymi, takimi jak baseny, siłownie czy szatnie, może znacząco zmniejszyć ryzyko ponownego zakażenia. Warto również unikać chodzenia boso w miejscach, gdzie łatwo o kontakt z wirusem. Sucha i popękana skóra jest bardziej podatna na infekcje, dlatego ważne jest jej odpowiednie nawilżanie, szczególnie w okresie jesienno-zimowym.
Wzmocnienie układu odpornościowego odgrywa niebagatelną rolę w walce z wirusem HPV. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna oraz odpowiednia ilość snu to fundament silnej odporności. W okresach zwiększonego ryzyka zachorowań lub osłabienia organizmu, można rozważyć suplementację witamin, szczególnie witaminy C i D, które wspierają prawidłowe funkcjonowanie układu immunologicznego. Warto jednak wcześniej skonsultować się z lekarzem lub farmaceutą przed rozpoczęciem jakiejkolwiek suplementacji.
W przypadku osób, które miały skłonność do powstawania kurzajek, lekarz dermatolog może zalecić stosowanie preparatów wspomagających regenerację skóry lub zawierających substancje o działaniu antyseptycznym i przeciwwirusowym. Mogą to być specjalistyczne kremy, maści lub płyny, które stosuje się profilaktycznie, np. raz lub dwa razy w tygodniu. Ważne jest, aby stosować się do zaleceń lekarza, ponieważ zbyt częste lub intensywne stosowanie niektórych preparatów może podrażniać skórę. Pamiętaj, że profilaktyka jest inwestycją w zdrowie skóry i może skutecznie zapobiec uciążliwym nawrotom kurzajek.