Kurzajki najczęściej pojawiają się w miejscach, gdzie skóra jest uszkodzona lub osłabiona, co ułatwia wirusowi wniknięcie do organizmu. Dłonie i stopy są szczególnie narażone z kilku powodów. Po pierwsze, są one w ciągłym kontakcie z otoczeniem, a więc z potencjalnymi źródłami wirusa. Dotykamy różnego rodzaju powierzchni, które mogą być skażone HPV, zwłaszcza w miejscach publicznych, takich jak siłownie, baseny czy centra handlowe. Po drugie, drobne skaleczenia, otarcia czy pęknięcia naskórka na dłoniach i stopach tworzą otwarte „drzwi” dla wirusa. Nawet niewielkie uszkodzenia, które na co dzień mogą być niezauważone, stają się bramą dla infekcji.
Wilgotne środowisko sprzyja namnażaniu się wirusa HPV. Dlatego też miejsca takie jak baseny, sauny czy szatnie są istnymi wylęgarniami kurzajek. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia. Wirus HPV jest bardzo odporny i potrafi przetrwać na wilgotnych powierzchniach przez długi czas. Dodatkowo, osłabiony układ odpornościowy, spowodowany stresem, niedoborem snu, chorobami przewlekłymi lub przyjmowaniem leków immunosupresyjnych, również czyni organizm bardziej podatnym na infekcję. Osoby z atopowym zapaleniem skóry czy innymi schorzeniami dermatologicznymi również mogą być bardziej narażone na rozwój kurzajek ze względu na zaburzoną barierę ochronną skóry.
Warto również wspomnieć o czynniku socjalnym. Chociaż kurzajki nie są chorobą przenoszoną drogą płciową w tradycyjnym rozumieniu, mogą być przekazywane przez bezpośredni kontakt skóra do skóry. Dzieci, ze względu na naturalną ciekawość świata i częstszy kontakt fizyczny, są grupą szczególnie narażoną na infekcję. Dzielenie się przedmiotami osobistymi, takimi jak ręczniki czy przybory do higieny, również może przyczynić się do rozprzestrzeniania wirusa w rodzinie lub w grupie rówieśniczej. Unikanie kontaktu z widocznymi kurzajkami u innych osób jest zatem ważnym elementem profilaktyki.
Głębokie przyczyny powstawania kurzajek na skórze całego ciała
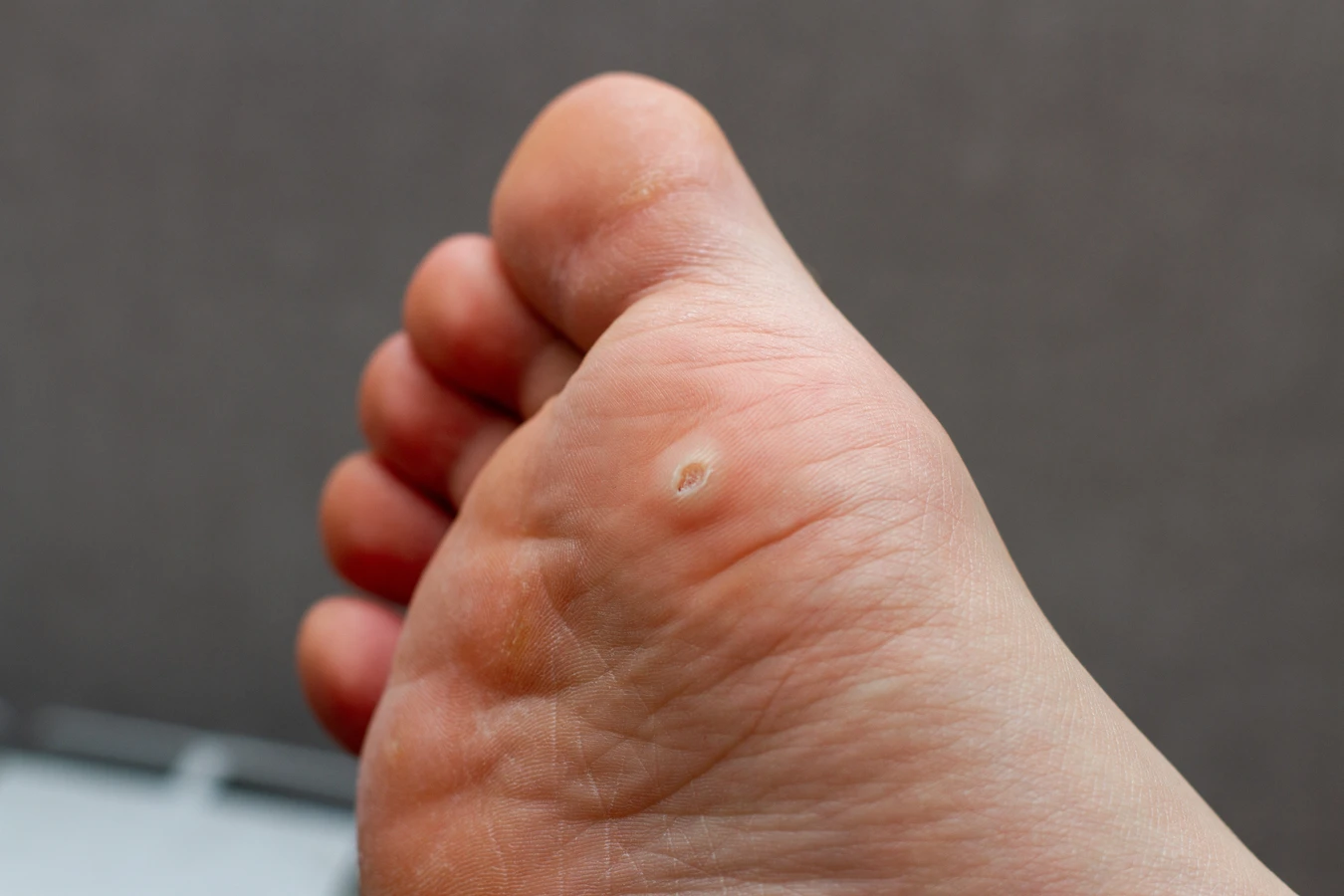
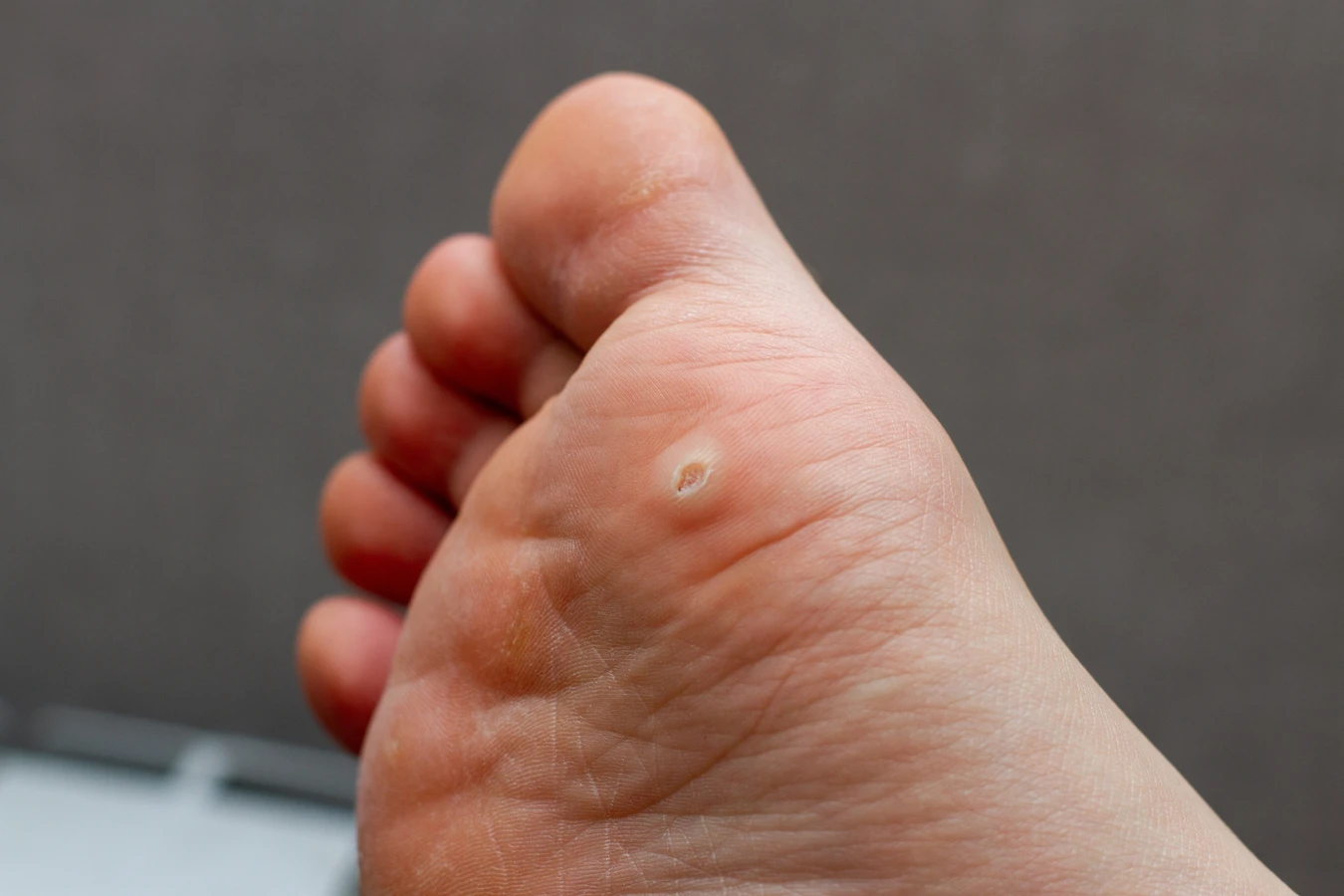
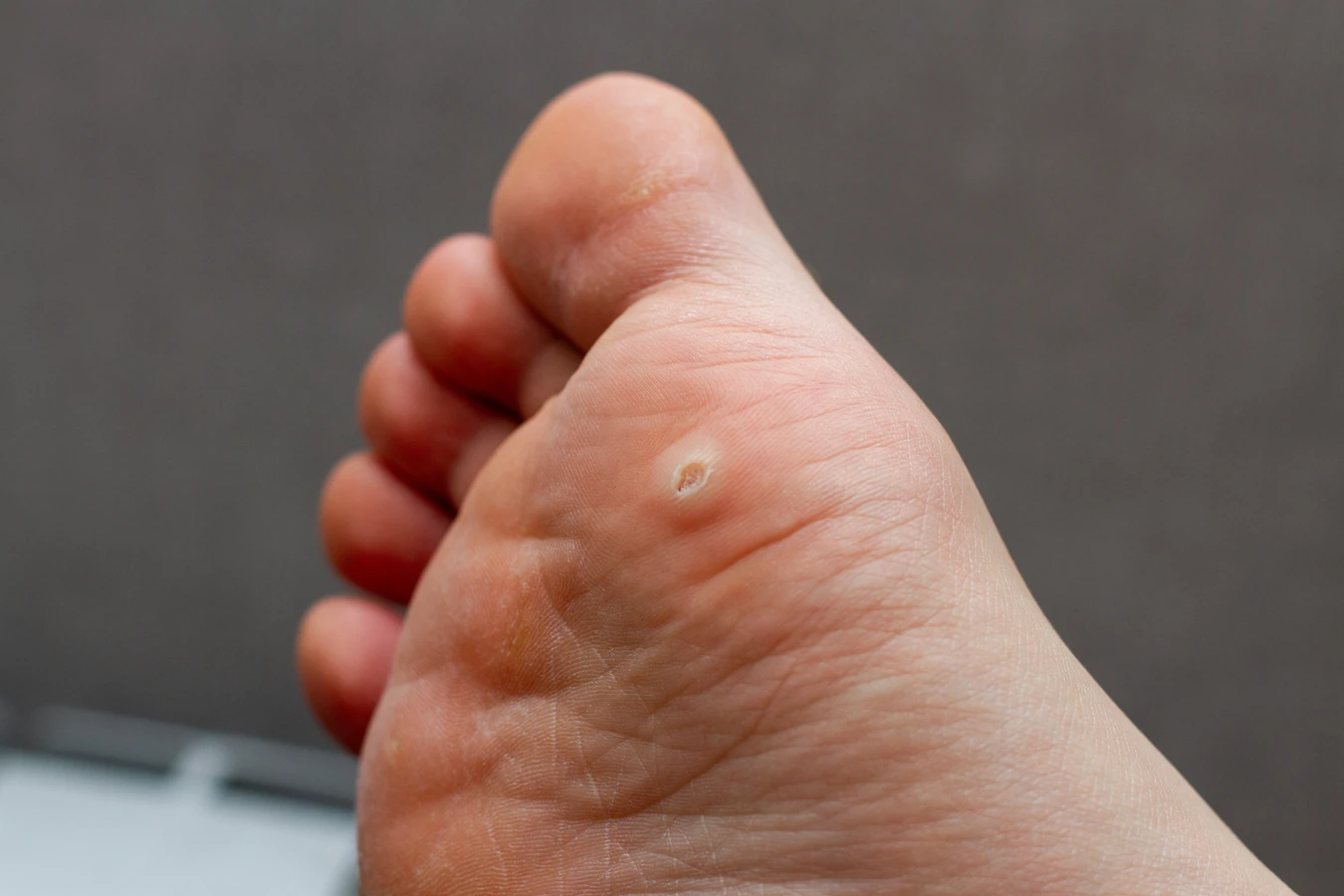
Główną i niezmienną przyczyną powstawania kurzajek na skórze całego ciała jest infekcja wirusem brodawczaka ludzkiego (HPV). Ten wirus jest niezwykle powszechny i występuje w wielu odmianach. Wniknięcie wirusa do organizmu zazwyczaj odbywa się poprzez drobne uszkodzenia naskórka. Skóra, która jest uszkodzona, nawet w minimalnym stopniu, traci swoją naturalną barierę ochronną, co ułatwia wirusom przedostanie się do głębszych warstw skóry. Tam wirus HPV zaczyna się namnażać, stymulując komórki naskórka do nadmiernego wzrostu, co w konsekwencji prowadzi do powstania charakterystycznych zmian – kurzajek.
Różnorodność typów wirusa HPV sprawia, że kurzajki mogą przybierać różne formy i lokalizacje. Niektóre typy wirusa predysponują do rozwoju kurzajek na dłoniach i stopach, inne mogą atakować skórę twarzy czy okolic intymnych. Warto zaznaczyć, że nie każda ekspozycja na wirusa HPV prowadzi do powstania kurzajki. Wiele osób może być nosicielami wirusa, ale ich układ odpornościowy skutecznie sobie z nim radzi, nie dopuszczając do rozwoju widocznych zmian. Kluczową rolę odgrywa więc indywidualna odporność organizmu.
Czynniki, które mogą osłabić układ odpornościowy i tym samym zwiększyć podatność na rozwój kurzajek, są liczne. Przewlekły stres, niedobór snu, nieodpowiednia dieta uboga w witaminy i minerały, a także choroby przewlekłe mogą znacząco obniżyć zdolność organizmu do zwalczania infekcji wirusowych. Osoby cierpiące na choroby autoimmunologiczne, przyjmujące leki immunosupresyjne po przeszczepach narządów lub leczone chemioterapią, są szczególnie narażone na trudne do leczenia i rozległe infekcje HPV. Dbanie o ogólny stan zdrowia i wzmacnianie odporności stanowi zatem ważny element profilaktyki kurzajek.
Rola wirusa brodawczaka ludzkiego w powstawaniu kurzajek
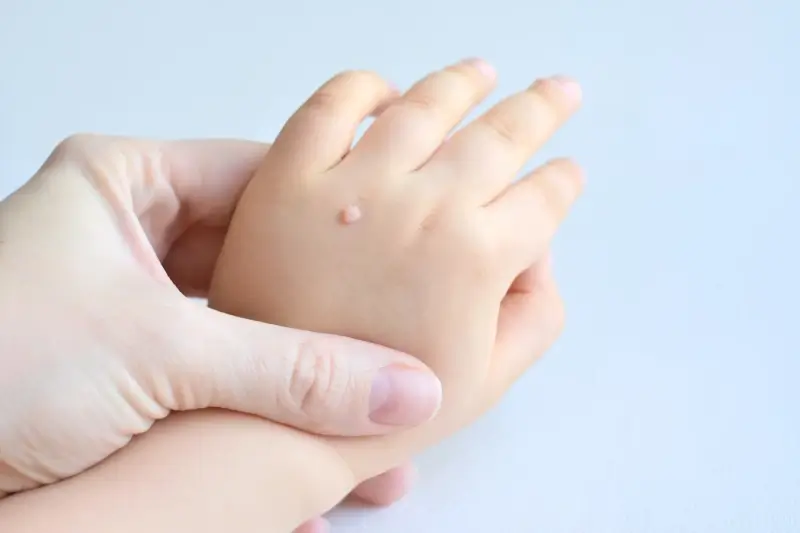
Proces rozwoju kurzajki rozpoczyna się od momentu, gdy wirus HPV przedostanie się do komórek nabłonka. Najczęściej dzieje się to poprzez mikrouszkodzenia naskórka, takie jak drobne skaleczenia, otarcia, pęknięcia skóry czy nawet niewielkie zadrapania. Wirus wykorzystuje te miejsca jako dogodny punkt wejścia. Po wniknięciu do komórki, wirus HPV zaczyna się replikować, czyli namnażać. Ten proces namnażania wirusa stymuluje komórki nabłonka do niekontrolowanego i przyspieszonego podziału. W efekcie dochodzi do nadmiernego rozrostu tkanki, który na powierzchni skóry manifestuje się jako charakterystyczna brodawka, czyli kurzajka.
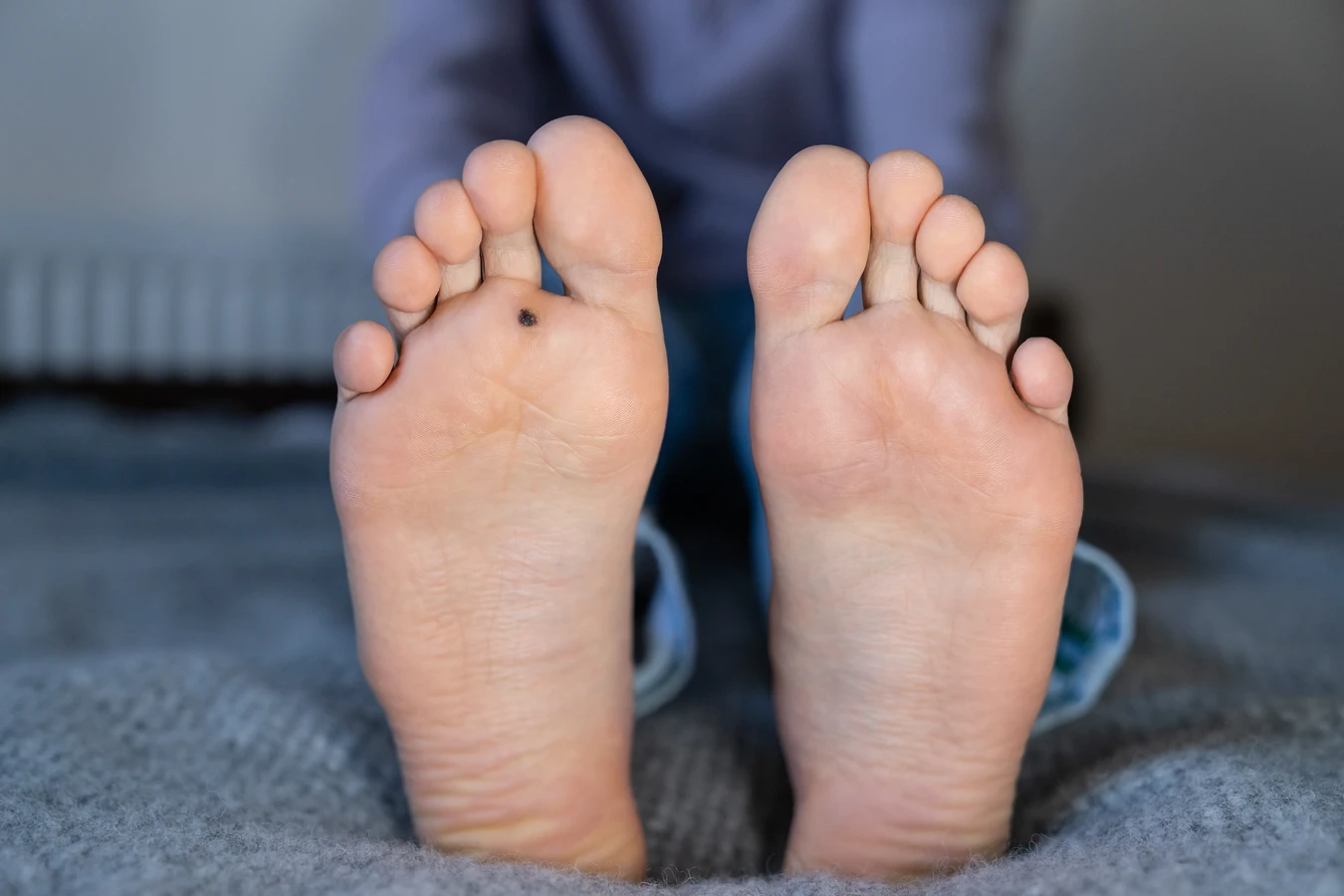
Różne typy wirusa HPV odpowiadają za powstawanie różnych rodzajów kurzajek. Na przykład, wirusy HPV typu 1 i 2 są najczęściej odpowiedzialne za powstawanie brodawek zwykłych, które pojawiają się na dłoniach i palcach. Brodawki stóp, zwane kurzajkami podeszwowymi, często są wywoływane przez wirusy HPV typu 1, 4. Z kolei wirusy HPV typu 6 i 11 są powiązane z powstawaniem brodawek płciowych, które lokalizują się w okolicach narządów płciowych. Warto podkreślić, że większość infekcji HPV, zwłaszcza tych dotyczących skóry, ma charakter łagodny i ustępuje samoistnie w ciągu kilku miesięcy lub lat, dzięki działaniu układu odpornościowego.
Profilaktyka przeciwko powstawaniu kurzajek i unikanie nawrotów
Skuteczna profilaktyka przeciwko powstawaniu kurzajek polega przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem HPV oraz na wzmacnianiu naturalnej bariery ochronnej skóry. Jednym z kluczowych aspektów jest dbanie o higienę, zwłaszcza w miejscach publicznych, gdzie ryzyko zakażenia jest podwyższone. Należy unikać chodzenia boso w miejscach takich jak baseny, sauny, prysznice publiczne czy sale gimnastyczne. Zawsze warto zakładać klapki lub inne obuwie ochronne, które zapobiegnie bezpośredniemu kontaktowi stóp z potencjalnie skażonymi powierzchniami. Regularne mycie rąk, zwłaszcza po kontakcie z przedmiotami używanymi przez wiele osób, również jest ważnym elementem profilaktyki.
Kolejnym ważnym elementem profilaktyki jest utrzymanie skóry w dobrej kondycji. Zdrowa, nawilżona i nieuszkodzona skóra stanowi naturalną barierę ochronną przed wirusami. Należy unikać nadmiernego wysuszania skóry, stosować emolienty, a także dbać o szybkie gojenie się wszelkich ran, skaleczeń czy otarć. Szczególną ostrożność należy zachować w przypadku osób z tendencją do pękania skóry na piętach czy dłoniach. Warto regularnie stosować kremy nawilżające i regenerujące, aby utrzymać skórę w jak najlepszej kondycji. Unikanie noszenia ciasnego, nieprzewiewnego obuwia, które sprzyja nadmiernemu poceniu się stóp, również może pomóc w zapobieganiu kurzajkom podeszwowym.
Wzmacnianie ogólnej odporności organizmu jest równie istotne w profilaktyce kurzajek. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to czynniki, które pozytywnie wpływają na działanie układu immunologicznego. Silny układ odpornościowy jest w stanie skuteczniej zwalczać infekcje wirusowe, w tym te wywoływane przez HPV, zanim zdążą się one rozwinąć w widoczne zmiany skórne. W niektórych przypadkach, zwłaszcza u osób z nawracającymi infekcjami HPV, lekarz może zalecić suplementację witamin lub innych preparatów wspomagających odporność. Warto również pamiętać o szczepieniach przeciwko HPV, które chronią przed najbardziej niebezpiecznymi typami wirusa, odpowiedzialnymi między innymi za niektóre nowotwory.
Kiedy należy udać się do lekarza w sprawie kurzajek?
Choć wiele kurzajek można leczyć domowymi sposobami, istnieją sytuacje, w których konsultacja lekarska jest absolutnie konieczna. Przede wszystkim, jeśli kurzajka jest bardzo bolesna, krwawi, zmienia kolor, kształt lub rozmiar, należy niezwłocznie skontaktować się z lekarzem. Takie zmiany mogą świadczyć o innych, poważniejszych schorzeniach skóry, w tym o zmianach nowotworowych, które wymagają specjalistycznej diagnostyki i leczenia. Samodiagnoza i próby leczenia mogą opóźnić właściwą interwencję medyczną i pogorszyć rokowania.
Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, takie jak pacjenci po przeszczepach narządów, osoby zakażone wirusem HIV lub chorujące na AIDS, a także osoby przyjmujące leki immunosupresyjne. U tych pacjentów kurzajki mogą mieć nietypowy przebieg, być trudniejsze do leczenia i częściej wiązać się z ryzykiem rozwoju nowotworów. W takich przypadkach lekarz dermatolog lub lekarz rodzinny powinien być poinformowany o wszystkich istniejących schorzeniach i przyjmowanych lekach, aby dobrać najbezpieczniejszą i najskuteczniejszą metodę terapii. Warto również pamiętać, że niektóre typy HPV, choć rzadko, mogą prowadzić do rozwoju raka. Dlatego w przypadku wątpliwości co do charakteru zmiany skórnej, zawsze lepiej skonsultować się ze specjalistą.
Dzieci, osoby starsze oraz osoby z cukrzycą również należą do grup, które powinny być pod szczególną opieką medyczną w przypadku pojawienia się kurzajek. U dzieci, zwłaszcza gdy kurzajki są liczne lub zlokalizowane w miejscach narażonych na urazy, lekarz może zalecić bardziej agresywne metody leczenia, aby zapobiec rozprzestrzenianiu się infekcji. Osoby starsze, z racji naturalnego procesu starzenia się, mogą mieć słabszy układ odpornościowy, co utrudnia walkę z wirusem. Natomiast osoby z cukrzycą, ze względu na potencjalne problemy z krążeniem i gojeniem się ran, powinny zachować szczególną ostrożność i unikać samodzielnych prób usuwania kurzajek, które mogłyby prowadzić do infekcji wtórnych.
„`